黄海医生的科普号
- 精选 有没有“无痛手术”?--有
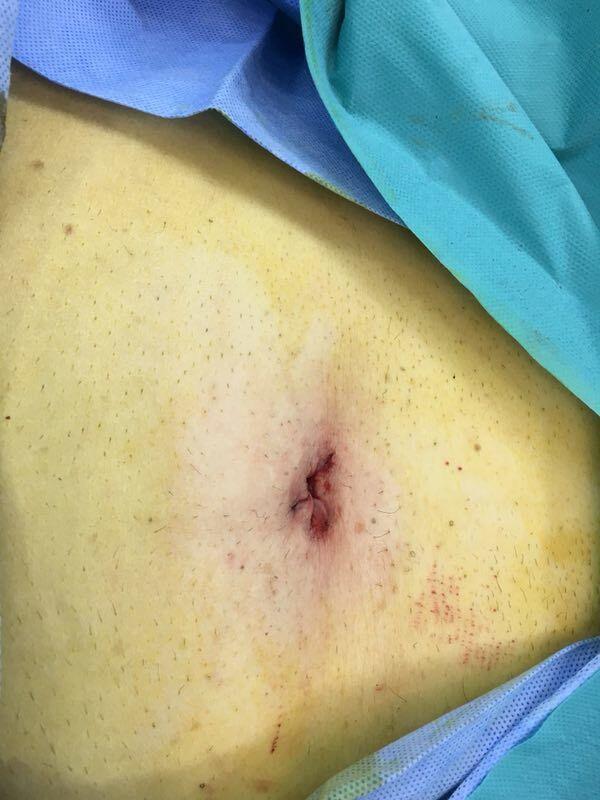
手术就会疼痛,这是天经地义的,是每个人都知道的常识,就像药是苦的。从人类开展第一例手术,手术伴随着疼痛一路走来已经千年。而如今随着外科技术和医生理念的进步,无痛手术已经悄然到来。 2017年12月15日,上海普陀区利群医院大外科主任黄海医生与麻醉科合作,进行了1例无痛腹腔镜胆囊切除术。 在病人全身麻醉后,麻醉科程东群医生给病人增加了腹横肌筋膜间隙阻滞麻醉以减轻术后疼痛,然后黄海主任为患者进行了经脐隐疤痕腹腔镜胆囊切除术。手术切口仅仅局限在脐部,非常小。手术结束前,又在肝脏上进行了技术处理,“包扎”了胆囊床。 患者在术后第1,4,12,40小时,脐部切口疼痛分值为1分(10分制,越高越痛)。术后第二天,病人出院,随访二周,患者诉在起床的时候偶感脐部隐隐不适,右上腹肝区没有隐痛。 在第一例无痛手术成功后,黄海主任又连续进行了15例腹腔镜胆囊切除术,3例腹腔镜阑尾切除术,均取得了满意的效果。 当然无痛手术现在仅仅是个开始,需要医生们的继续努力。 我们已经进入了无痛手术时代了?
 黄海 主任医师 上海市普陀区利群医院 普外科1577人已读
黄海 主任医师 上海市普陀区利群医院 普外科1577人已读 - 论文精选 红斑狼疮病人患胆结石的腹腔镜手术体会
2002年至今15年期间,我曾为7例红斑狼疮合并胆囊结石的病人进行了腹腔镜胆囊切除术。与大家分享一些体会 7例患者均为女性,年龄33-48岁,患红斑狼疮及口服糖皮质激素时间3-23年。由于长期患红斑狼疮,出现关节畸形,肾功能不全,心肌炎,长期服用激素,皮肤萎缩变薄,骨质疏松。 7人均因反复右上腹疼痛伴发热,以胆囊炎胆石症收治入院。入院后,经过仔细的术前评估后,在全麻下行腹腔镜胆囊切除术。有以下体会:病人皮肤变薄,结蹄组织非常脆:开放式进入腹腔,皮肤缝合固定穿刺器。 术后切口间断缝合。腹腔粘连的分离:粘连很疏松,所以以锐性为主,钝性分离很快,但创面大,易出血。胆囊三角区:胆囊管壁和胆囊壁非常薄,动作要非常轻柔,否则很容易拉破。腹腔放置引流管术后使用抗生素3-7天,术后第三天继续服用激素,伤口二周后拆线7人手术及恢复都非常顺利,没有出现伤口感染,延迟愈合的问题。
黄海 主任医师 上海市普陀区利群医院 普外科1823人已读 - 论文精选 高龄急性胆囊炎患者行腹腔镜胆囊切除术的治疗体会
【摘要】 目的 研究高龄急性胆囊炎经腹腔镜胆囊切除的可行性和相关处理。方法 对65例高龄急性胆囊炎经腹腔镜胆囊切除患者的临床资料进行回顾性分析。结果 本组患者经LC治疗后,除3例中转开腹手术外, 其余均镜下手术成功, 无手术并发症。结论 高龄急性胆囊炎经腹腔镜胆囊切除是可行的, 关键在于手术者是否具备熟练的镜下操作技巧, 正确的处理方法和手术时机的选择。【关键词】 高龄;急性胆囊炎;腹腔镜随着社会老龄化人口的增加,高龄急性胆囊炎发病率与胆囊切除术的比例相对增多。并且,由于老年人机体老化和脏器功能衰退,免疫功能低下,无疑增加了胆道疾病的严重性和手术的危险性。我科自2003年10月至2005年9月对65例高龄急性胆囊炎患者行腹腔镜胆囊切除术(LC)进行回顾性分析,以研究腹腔镜胆囊切除在高龄急性胆囊炎处理上的优势。现总结如下。1 资料与方法1.1 一般资料 本组男19例,女46例;年龄75~94岁,平均78.36岁。急性结石性胆囊炎63例,急性非结石性胆囊炎2例。本次发病距入院时间2h至7d不等,其中≥3d占43.08%(28/65)。有胆囊炎病史6月~30年不等。1.2 临床表现 右上腹痛56例,右上腹隐痛不适7例,右胸痛、心前区不适2例。右上腹可扪及肿大胆囊9例,伴恶心、呕吐38例,发热18例,腹胀25例,巩膜黄染6例,感染性休克2例。1.3 诊断 全部病例入院后均行B超检查确诊,排除合并胆管结石及肿瘤。1.4 术前并存疾病 38例,占58.46%。以心血管系统最常见,包括高血压、冠心病、房颤、左右束支传导阻滞及脑血管意外后偏瘫等29例;其次为老年慢性支气管炎、肺气肿、肺心病等18例;其他为糖尿病、肝肾功能不全、电解质紊乱等9例。其中同时有2种以上并存病者15例。1.5 治疗 术前包括禁食、胃肠减压、常规补液、抗感染、抗休克,纠正酸碱平衡、电解质紊乱及支持治疗等,同时积极处理并存病。待病情稳定后限期行腹腔镜胆囊切除术。全部采用气管内插管全麻。采用4孔法, 顺行、逆行或顺逆相结合的方法, 完整切除病变的胆囊。6例术中经胆囊管插管胆道造影均显示胆系正常。手术时间48~215分钟, 平均89.64分钟, 术后留置腹腔引流管, 病理报告急性胆囊炎或慢性胆囊炎急性发作55例,化脓性胆囊炎8例, 胆囊坏疽2例。2 结果本组65例急性胆囊炎中除2例因广泛粘连,1例因胆囊三角区大出血而中转开腹手术外,其余均镜下完整切除病变胆囊,住院时间4~18d,无手术并发症。65例均痊愈出院,无死亡病例。3 讨论3.1 老年人的特点 老年人机体老化和脏器功能衰竭,肝胆系统处于衰退状态,并存疾病多,加以胆囊疾病的病理复杂,腹腔镜手术操作难度高,是老年人腹腔镜胆囊切除术的特征和基础。65岁以上行胆囊切除术会明显增加死亡率,Glenn报告2401例急性胆囊炎手术,死亡93例,占3.8%,其中超过65岁者占69.8%〔1〕。高龄患者有上腹部手术史和并存病增多, 其中最常见者为心血管疾病,其次以肺部疾病、高血压、糖尿病为多〔2〕。病史长、反复发作致使胆囊萎缩粘连或结石嵌顿, 胆囊壁充血、水肿、增厚, 囊内充满脓性或柏油样稠厚胆汁, 或其被周围组织器官包裹, 形成疏密不等的粘连, 或发生胆囊壁坏疽,Calot三角区形成致密的冰冻样粘连, 均增加了手术的难度、时间和风险。做好围手术期处理显得十分重要。3.2 手术时机 早期将急性胆囊炎视为相对禁忌证。但随着经验的积累,手术适应证相对放宽,关键在手术者是否已具备熟练的镜下操作技巧,正确的处理方法和手术时机的选择。由于胆囊炎发作时间长短不一,其病理改变也不同。在Calot三角区未形成冰冻样粘连之前手术,就能降低手术难度,缩短手术时间,减小胆囊前壁切除、胆囊部分切除、胆囊造瘘、中转开腹手术的机会。有认为处于急性发作期3d内或(传统的观念) 抗炎治疗3个月后方是手术时机〔3〕。我们的体会是治疗3个月后,急性期胆囊病理改变的改善并不明显。虽然临床症状缓解,但仍存在囊壁的充血、水肿、增厚、粘连、囊内积脓,被周围组织器官包裹等。Calot三角区易形成致密的冰冻样粘连,尤其有结石嵌顿者。且较多高龄胆囊炎3个月之内又再次急性发作,有13.8%的患者是在被迫情况下中转手术〔4〕。Edlund报告高龄急性胆囊炎早期手术死亡率为4.16%,而晚期手术者死亡率为22%。故考虑在无手术禁忌症的情况下,越早手术越好。这时形成的粘连较为疏松,钝性分离较易,也相对较为安全。3.3 手术技巧3.3.1 穿刺孔和粘连分离 采用4孔法。有上腹手术患者,第一个穿刺孔应选择在远离原手术切口处,不仅限于脐上、下缘,可选择剑突下、或开放性置套管。胆囊的寻找以肝缘、胆囊切迹、胆囊底为序。粘连的分离,应从胆囊底开始,尽可能使用钝性分离粘连。渗血较多时可用纱条压迫止血。电钩分离时, 应紧贴胆囊壁进行,每次分离组织的厚度以半透视深面的电钩为宜。当用抓持钳钳夹胆囊壁失败后,可先行胆囊穿刺减压,以便施夹牵拉和手术野的显露,但会增加对胆囊壁解剖层次的判断和手术的难度。因为,不论胆囊壁水肿、充血、增厚均增加胆囊床纤维隔膜层解剖判断的难度,但胆囊粘膜与胆囊床之间仍存在着一种水肿粘连的间隙,从该间隙钝性与电钩相结合分离较易[5]。3.3.2 Calot三角区的处理 对于疏松粘连的Calot三角区,采用紧贴壶腹部分离较为安全容易。但已形成冰冻粘连的Calot三角区就不一定安全。可靠近壶腹部侧电切开浆膜,电切与钝性分离相结合,将已切开的浆膜和浆膜下组织向胆总管侧轻轻推和撕开,逐步显露胆囊管。将壶腹两侧及后方完全游离,确认Calot三角区已完全空虚,且壶腹与任何胆管都已分离。一旦出现游离壶腹或胆囊管受阻时,应行胆囊逆行切除,或逆行切除和顺行切除相结合,只有在胆囊管完全分清后上钛夹切断才为安全。3.3.3 胆囊动脉的处理 我们体会是在整个手术过程中,无需十分刻意寻找胆囊动脉和变异的血管。但在任何地方,尤其是壶腹部和胆囊管的两侧,都应注意有胆囊动脉和变异的血管存在。如何做到所电切分离的组织能够自如地分离,而不发生出血,我们的体会应左手抓持钳对组织牵拉的紧张度,与右手电钩对组织接触面的大小和压迫力,以及右脚对电凝开关所控制的每一次持续和间断时间的有机结合是最为重要的。小的出血、渗血可用电凝或事先放置分离组织旁的纱条压迫止血。大的出血应即刻用左手抓持钳钳夹出血点止血。3.3.4 嵌顿结石的处理 用抓持钳将嵌顿的结石挤进胆囊体内的机会甚低。嵌顿的结石可位于壶腹部或胆囊管,使用抓持钳托起壶腹部嵌顿的结石来显露Calot三角区,往往不会影响胆囊管的夹闭。胆囊管的近、中段嵌顿结石的处理,只要胆囊管能安全地游离,处理相对简单,因它多不影响近端胆总管侧上钛夹。胆囊管根部结石嵌顿,我们的体会是在嵌顿结石最大直径处,向远离胆总管侧纵行剪开,再用抓持钳自胆囊管根部挤出嵌顿的结石,确认无残石或碎石片后,夹闭胆囊管远端。如胆囊管较粗大时,用阶梯式方法夹闭胆囊管。疑有结石或碎石片进入胆总管,可经胆道镜检查和取石,或放置T 管引流。术后1个月经胆道镜取石。3.3.5 其它 术前可留置胃管、尿管, 术毕留置腹腔引流管,以便观察有无活动性出血和胆瘘,引流管2~3d后拔除。取胆囊的切口不宜过小,因胆囊增大、壁充血、水肿、增厚均增加取出的难度。常需扩大切口,切口应反复冲洗、消毒,以降低感染。参考文献〔1〕Glenn F.Sugical management of acute cholystitis in patients 65 year of age and older.Ann Surg 1981,1:56〔2〕耿德章.中国老年医学.第1版.人民卫生出版社.2002.1035〔3〕叶维法,钟振义.当代肝胆疾病治疗学.第1版.四川科学技术出版社.2000.878〔4〕郭振武.胆道外科疑难危重症学.第2版.天津科技翻译出版公司.2002.409〔5〕尤班克斯,斯旺斯特龙,索珀.内镜腹腔镜外科学.第1版.北京.中国医药科技出版社.2001.242
黄海 主任医师 上海市普陀区利群医院 普外科2101人已读 - 典型病例 急性胆囊炎合并胃癌~~一例误诊的病例的思考
2016年4月,王某,女,78岁,因反复右中上腹不适半年加重2天,以“急性胆囊炎胆石症”入院。 入院体格检查发现右上腹压痛,反跳痛,肌卫,莫菲氏征阳性,B超发现胆囊增大,胆囊颈部结石。遂急诊行腹腔镜胆囊切除术。术后患者恢复迅速。 术后第五天,患者准备出院,出院主诉胃部不适,然后突然呕吐,呕出咖啡色液体。行胃镜检查,发现胃窦部溃疡,病理证实为胃癌。 腹腔镜手术后10天,患者再次手术,胃癌根治术。手术顺利,病人恢复良好。现门诊随访中。 为什么在腹腔镜胆囊手术前未发现胃癌呢?分析病史,考虑患者在半年前的右中上腹的不适,不仅仅是胆囊炎,也有可能是胃癌引发的症状。 病人无法区分胃和胆引起的不适,这在临床工作中经常会出现,到底是胆痛还是胃痛,有很多时候,医生也不能区分。该患者恰恰同时患有胆和胃,的确鉴别困难。 我们科室的做法是,对于胆囊炎进行仔细评估,判断是不是胆囊炎发作,如果不能排除,就让病人行胃镜检查,以明确胃部疾病。 对于急性胆囊炎,也仔细询问病史,询问有无消化道症状,不轻易手术。
黄海 主任医师 上海市普陀区利群医院 普外科1977人已读 - 医学科普 一台不应该做的手术
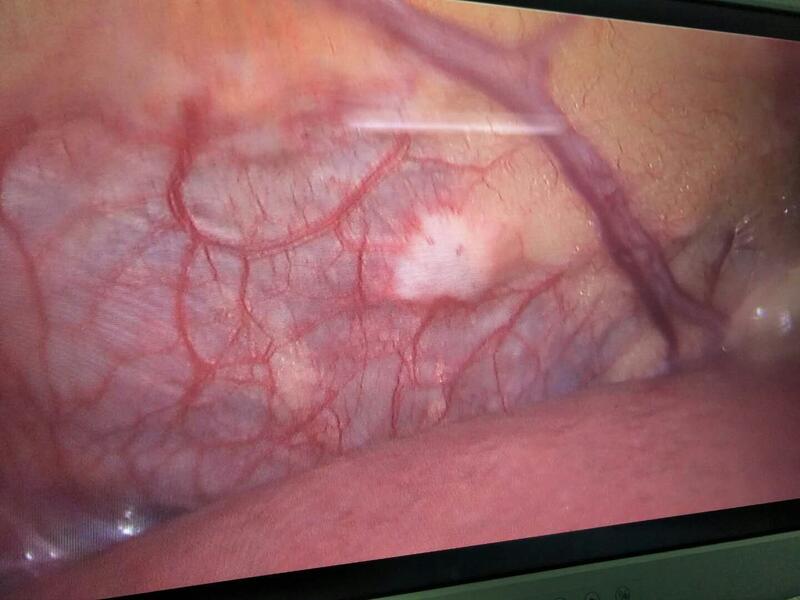
2016年6月19日,我为一名61岁的急性胆囊结石女病人行腹腔镜胆囊切除术。一进入腹腔,我们就吃了一惊,腹腔里出现了广泛的肿瘤转移灶(如图) 术中判断胆囊癌伴腹腔广泛转移。切除一病灶,冰冻病理证实为癌肿转移,遂停止手术。告知家属病情,建议回家静养,放弃进一步治疗。 但家属没办法接受这个现实,到一家三甲医院诊治,被收治入院。7月初,开腹行胆囊癌根治术。术后2个月,即9月中旬,病人去世。 我理解家属的心情和做法,不理解手术医生,难道他没有看术中照片,没有看病理报告吗?为什么还给病人手术,难道他这么迷信自己的手术刀吗? 胆囊癌是一种让外科医生痛苦的疾病,手术风险大,手术效果极差,很多病例手术可能会适得其反。 这台胆囊癌根治术就是一台不应该做的手术。
 黄海 主任医师 上海市普陀区利群医院 普外科1341人已读
黄海 主任医师 上海市普陀区利群医院 普外科1341人已读 - 医学科普 什么是瓷性胆囊?
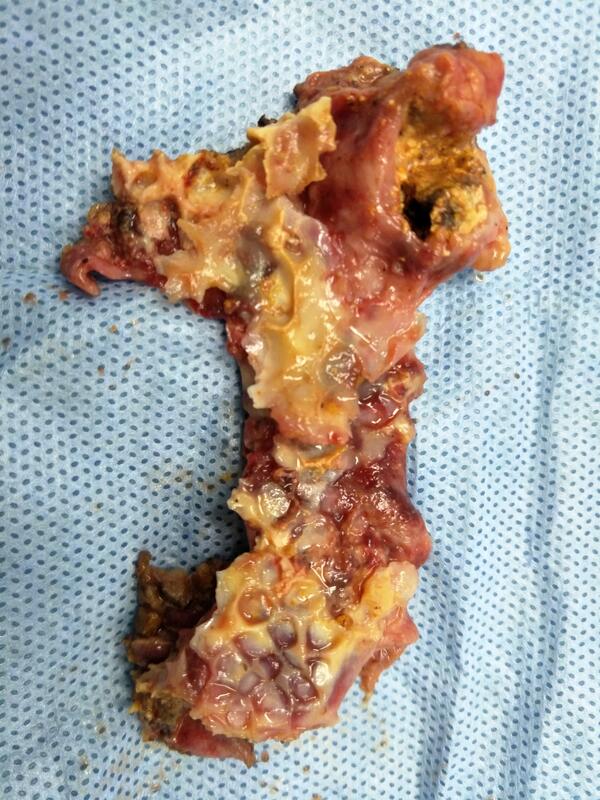
今天又切除了一个瓷性胆囊瓷性胆囊是胆囊组织因钙化而形成质硬、脆的特殊形状胆囊。 瓷性胆囊是一种较少见的疾病,是结石长期摩擦胆囊壁引起的病变。一般有两种情况:一种是胆囊内充满结石,胆囊没有胆汁,胆囊萎缩,像图片显示那样,图片可以看到一个个结石凹和结石,胆囊壁多处瓷化。另外一种情况是胆囊的一个部位被结石嵌顿,形成结石凹,形成瓷化胆囊壁,而胆囊的其余部位尚正常,这个部位常见胆囊颈部,胆囊底也可以出现。 瓷化部位的胆囊壁易伴发胆囊癌! 对于瓷性胆囊,不能手软,切除是比较积极的方法。
 黄海 主任医师 上海市普陀区利群医院 普外科4190人已读
黄海 主任医师 上海市普陀区利群医院 普外科4190人已读 - 医学科普 急性胆囊炎最佳方案是手术
胆囊急性发作,病人右上腹疼痛,恶心呕吐,甚至发热,非常痛苦。到医院急诊就诊的时候,很多医院按照医疗常规首先在急诊室进行药物治疗,输液,消炎,解痉,禁食,甚至插胃管,医学上有一个专用名词“保守治疗”。 保守治疗时间不确定,短的三天,长的可能二周,根据病人病情和急诊医生的判断。保守治疗结束后三个月,待炎症消退,病人再入院进行手术。 急性胆囊炎为什么不首先要手术,而选择保守治疗呢? 主要原因是急性胆囊炎发作时,胆囊充血水肿,胆囊壁增厚,组织变脆。在炎症发作三天之内,传统开腹手术可以做手术,超过三天,手术难度和风险变大,就不主张手术,如果炎症还是控制不住,可以考虑行胆囊造瘘术。所以在腹腔镜手术技术出现之前,诊疗常规是首先保守治疗,待炎症完全消退后(需要三个月以上时间)再手术,这样相对安全。 但随着腹腔镜技术的发展,腹腔镜胆囊切除术已经将手术风险大大降低了,很多医院和医生开展了急诊状况下的腹腔镜胆囊切除术,而且安全性和成功率都很高,本人为2600多名急性胆囊炎成功进行腹腔镜手术。但医疗常规没有改变。 本人开展腹腔镜胆囊手术24年,我的观点是对于急性胆囊炎首选急诊腹腔镜胆囊切除术。理由如下: 1.急性胆囊炎腹腔镜手术非常安全。 2.节约医疗费用。急性胆囊炎保守治疗需要花费很多钱,以后手术又要花费,而急诊手术只花费一次的住院费。我有个病人,在外院保守治疗半个月,花了近4万元,而到我院手术只住院2天,花费1万。 3.保守治疗的痛苦不比腹腔镜手术轻。胆囊炎急性发作很多在夜里,一家人在急诊室,病人痛苦,家属也痛苦。每天输液,打针,卧床,影响正常生活。 4.胆囊癌很多病例的临床表现与急性胆囊炎相似,保守治疗可能延误。本人有多例急性胆囊炎术前没有诊断出胆囊癌,手术后病理报告发现胆囊癌。 当然对于不同情况的急性胆囊炎不能都采取积极的手术治疗,比如年轻人,很多年轻人可以保守治疗,尽量为其保留胆囊。而中老年人我主张应该积极手术,因为我认为手术的风险比保守治疗的风险小。 一个外科老医生的主张本文系黄海医生授权好大夫在线(www.haodf.com)发布,未经授权请勿转载。
黄海 主任医师 上海市普陀区利群医院 普外科9568人已读 - 医学科普 胆囊结石不疼痛就不手术,是这样吗?
很多胆石症患者有种观念,就是胆囊结石,如果不发作,就不需要手术。很多医生也有此种看法,他们认为很多胆结石病人到去世都不发作,甚至都不知道自己患有胆结石,所以不痛不需手术。 对此观点,我作为专业从事肝胆研究的医生,有不同的看法。因为我诊治过很多胆石症病人,自己延误治疗,把小毛病养成了大疾病,很是可惜。下面举几个病例与大家分享: 甘某,男性 54岁,患胆囊结石10年,平时身体健康,无胆囊炎发作史。2016年3月病人偶然摸到右上腹一个球状肿块,遂到我门诊就诊。体格检查和CT分析球状肿块就是肿大的胆囊,内有多发性结石,同时发现胆囊壁占位,怀疑胆囊癌,收治入院手术。术中冰冻病理证实胆囊癌变,行胆囊癌根治术。术后1年出现黄疸,肝转移,2个月后病人去世。 李某,女性,58岁,2015年12月因无痛性黄疸半月入院。患胆囊结石8年,期间无胆囊发作。2015年9月曾到外院诊治胆结石,医生建议尽快手术,但家属没有看到病历卡上书写的“尽快”二字,所以没有在意。入院后检查发现,胆囊癌伴淋巴结转移,压迫肝门,腹水,胸水,已经失去手术机会。2016年2月去世。 祁某,男性,72岁,胆囊结石20余年,无胆囊炎发作史。2015年11月出现腹痛,腹胀,恶性,呕吐,肛门停止排气4天,急诊收治入院。检查发现,小肠内大结石引发梗阻,胆囊结石消失,分析认为胆囊与小肠形成内瘘,结石从胆囊内排出,进入小肠,引起肠梗阻。遂行腹腔镜探查术,找到结石并取出,病人痊愈出院。 李某,男性,82岁,中风偏瘫,胆囊结石40余年,反复发作多次,但没有进行过治疗。2015年11月,出现右上腹皮肤红肿,破溃,在我院门诊换药,经久不愈。2016年3月我科进行了脓肿清创,但伤口仍未愈合。病人到我专家门诊就诊,我认为脓肿可能来源于腹腔,CT发现胆囊内多发结石,胆囊底部紧贴腹壁,腹壁内有结石。遂行腹腔镜胆囊切除术,同时腹壁脓肿清创,在腹壁深部取出2枚大结石。术后患者伤口很快痊愈出院。病史回顾分析,患者胆囊炎发作,引起胆囊底部穿孔,胆囊炎症引发腹壁炎症,胆囊内结石从胆囊底部进入了腹壁,引起腹壁的感染和脓肿。 这样的例子还有很多。我就不一一列举。 这些例子说明,结石不是静止不动的,会移动,会引起变化的,而最严重的变化就是胆囊癌,结石长期刺激胆囊壁会引起胆囊癌,尤其是直接大于2.5cm的大结石,而胆囊癌是腹部肿瘤恶性程度最高的,生存期一般在一年左右。所以说不能以不变的态度对待胆囊结石。不痛不手术,这个观点不妥。 本文系黄海医生授权好大夫在线(www.haodf.com)发布,未经授权请勿转载。
黄海 主任医师 上海市普陀区利群医院 普外科315人已购买 - 医学科普 孕产妇患胆结石怎么办?
今天我为一名30岁的产妇进行了急性胆囊切除术。产妇刚刚生产一个月零二天。10天前,进食油腻食物后,胆囊炎急性发作,到急诊治疗,但疼痛反复发作,药物控制效果不佳,只能入院行腹腔镜胆囊切除术。术中见胆囊充血水肿,胆囊内浓性胆汁,有多个结石,最大18mm。说明她患胆结石已经多年。 为什么孕产妇容易患胆结石 据统计,怀产孕女性胆石症的发病率高达0.02%~0.3%,是普通人的3~10倍。这是因为女性在怀孕和和产后运动量减少、体重增加,加之营养的增加会使其胆汁经常处于过饱和状态,导致胆固醇在其胆囊内析出大量的结晶而形成结石。另外,由于女性怀孕后其体内的性激素发生了明显的变化,使胆囊的动力出现了异常、排泄能力有所下降,致使其胆汁长时间地滞留在胆囊内,因此便容易形成结石。 孕产妇胆结石治疗比较棘手 因为医生要考虑药物对胎儿和哺乳的影响,用药非常谨慎,因此如果急性胆囊炎发作,保守治疗常常面临很多困难和顾忌,导致效果不好。而手术也是无奈的选择。 孕产妇胆囊结石病人如何预防发作 应注意多活动,多喝水,避免食用过多的高脂食品(这与一般孕产妇不同),并要定期做肝胆B超检查,以预防胆石症的发作。 胆囊炎发作了怎么办 一旦被查出患了胆石症,尤其是伴有腹痛、腹胀、厌食及厌油腻等症状者,应进行积极的治疗。对胆石症的治疗包括手术治疗和非手术治疗两种方法。在一般情况下,临床上对患有胆石症的孕妇应采取非手术治疗的办法。主要是指对症治疗,如对有疼痛症状者可给其服用阿托品;对合并感染者可给其使用抗菌素(首选药物是青霉素和头孢菌素);对有厌油腻、食欲不振等症状者可给其服用多酶片、维生素B1等药物,并要严格限制其饮食(以上所使用的药物应以不损害胎儿为第一原则)。另外,当孕产妇伴有急性胆囊炎,胆总管炎或出现了梗阻性黄疸及胆石性胰腺炎等疾病时,则应考虑对其进行手术治疗。 本文系黄海医生授权好大夫在线(www.haodf.com)发布,未经授权请勿转载。
黄海 主任医师 上海市普陀区利群医院 普外科3267人已读 - 医学科普 胆囊切除会引起大肠癌吗?
胆囊切除术后是否会引起大肠癌,在临床上有很多争议,有完全相反的观点。 有实验研究证实,胆酸增高可促进化学致癌物质的作用。由于有临床证据证明肠癌病人的粪便中有继发性的胆酸增高,因此提示胆囊切除术可能是大肠癌的促发因素。 一些支持此论的证据显示:在胆囊切除术后的10余年间,老年女性结直肠癌的患病风险尤其是右侧大肠的患病风险在增加。 然而很多报告并没有得到胆囊切除术和继发性结直肠癌之间关系的确切证据。 Johansen等1996年评估了丹麦医院诊断的40000名胆石症患者,分析认为胆石症和结直肠癌之间的关系介于有意义和无意义之间。 Jorgenson和Rafaelsen相信不是胆囊切除术而是胆石症本身在肠癌的发生中起作用。 因此,还不能得出胆囊切除术会引起大肠癌的结论。
黄海 主任医师 上海市普陀区利群医院 普外科1867人已读





